Семейная гиперхолестеринемия – наиболее часто встречающееся генетически наследуемое заболевание в мире

Интервью с Gustavs Latkovskis
Профессор Латвийского университета, кардиолог Клинической университетской больницы им. П. Страдиня
Все много раз слышали о повышенном холестерине как об одном из важнейших факторов риска сердечно-сосудистых заболеваний. Обычно считается, что это следствие нездорового образа жизни, потребления жирной пищи, малоподвижного образа жизни и других вредных привычек. Однако есть случаи, когда высокий холестерин может быть и у молодых, физически активных, соблюдающих здоровое питание, следящих за весом и не страдающих вредными привычками людей. Нередко оказывается, что это генетически наследуемое заболевание, которое называется семейной гиперхолестеринемией (СГ). Чтобы выяснить, что это за заболевание, насколько оно распространено в Латвии и как его лечить, мы пригласили на интервью ассоц. проф. КУБ им. П. Страдиня, кардиолога Густава Латковскиса.
Что вообще такое семейная гиперхолестеринемия (СГ)?
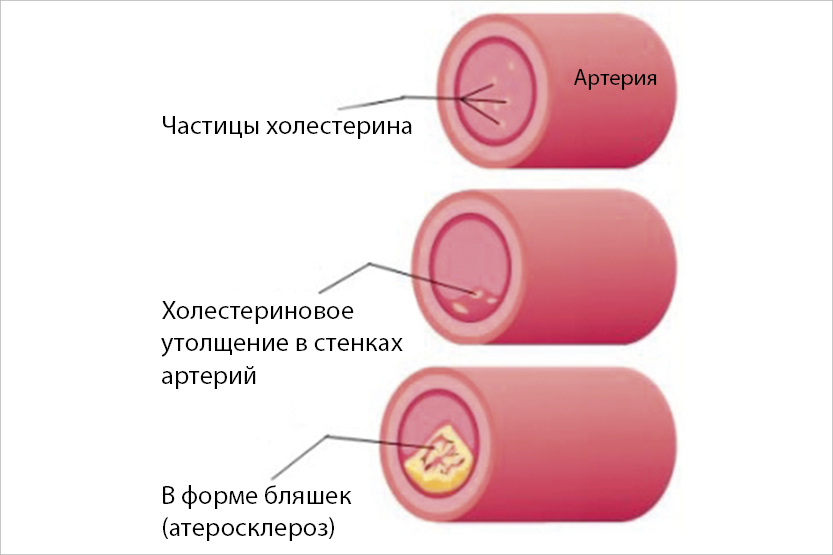
В основном, о повышенном холестерине говорят в связи с последствиями нездорового питания и образа жизни. Но на самом деле многие люди повышенный холестерин наследуют от родителей. Это болезнь, в основе которой лежит генетический дефект в одном из генов, отвечающих за холестериновый обмен. Врачи заметили, что нередки случаи, когда, несмотря на соблюдение здорового образа жизни и здоровой диеты, уровень холестерина высокий, а именно, уровень общего холестерина выше 7–8 ммоль/л, а уровень «плохого», или холестерина низкой плотности – выше 5,0–5,5 ммоль/л. Если «плохой» холестерин выше 8, то вероятность генетически унаследованной болезни почти 100%.
Миф, который я хотел бы разрушить – что холестерин повышается только в результате образа жизни. Существуют также мощные генетические факторы, которые этому способствуют. С генетической точки зрения, семейная гиперхолестеринемия является аутосомно-доминантным заболеванием, то есть, если этой болезнью болеет один из родителей, то существует 50% вероятность, что её унаследует и ребёнок. Также, если у кого-то диагностировано это заболевание, то существует такая же вероятность в 50%, что эта болезнь есть и у других родственников первой степени – не только у детей, но и у братьев, сестёр и родителей.
Что характерно для этого заболевания?
Это означает, что у пациента всю жизнь значительно повышен уровень холестерина. Как известно, уровень холестерина – это один из важнейших факторов риска сердечно-сосудистых заболеваний, и главное негативное проявление этой болезни – то, что у этих пациентов коронарная болезнь сердца начинается намного раньше, чем у прочего населения соответствующей страны, в среднем. Кроме того, болезнь может развиваться у сравнительно молодых людей уже в возрасте 30–40 лет, особенно, если болезнь не диагностирована и пациент не лечился, и тем более, если молодой человек не поддерживал здоровый образ жизни, например, курил, мало двигался, не питался правильно, не лечил повышенное давление. Особенно это относится к мужчинам, так как у них, как известно, сердечно-сосудистые заболевания развиваются, в среднем, на 10 лет раньше.
В сущности, можно сказать, что в случае этой болезни молодые люди в возрасте 30–40 лет подверглись воздействию такого же количества общего холестерина, который характерен для возраста после 70 лет, часто – даже большему. Известно, что, если это заболевание не лечить, проявление заболевания артерий сердца наблюдаются у 50% мужчин в возрасте до 50 лет и у 30% женщин в возрасте до 60 лет. К сожалению, тяжёлые проявления осложнений часто развиваются в гораздо более раннем возрасте, а у мужчин – даже в 30 лет.
Связана ли «внезапная смерть» молодых мужчин в расцвете лет с этой болезнью?
К сожалению, да. Проявление коронарной болезни сердца – инфаркт миокарда, при котором артерия сердца с отложениями холестерина, прорывается, и тромб, образовавшийся внутри, закупоривает артерию, в результате чего прекращается доступ крови к сердечной мышце в соответствующем районе. В этом районе сердечная мышца отмирает, и это называется инфарктом миокарда. В таком случае появляются сильные душащие боли в груди, распространяющиеся на грудную клетку, которые длятся дольше получаса.
Часто при инфаркте сердце может отреагировать серьёзными нарушениями ритма, и человек может умереть сразу, до оказания помощи медиками. В части случаев первое проявление болезни – не инфаркт, а стенокардия, когда разрыва в месте отложения холестерина ещё не произошло, а постепенно происходит сужение артерии. Такое сужение не вызывает симптомов в состоянии покоя, а при нагрузке, когда сердцу необходимо больше крови, оно проявляется в виде давящих или душащих болей, которые проходят после нагрузки. Иногда боль может «выстреливать» в нижнюю челюсть, пупок, иногда в руки, чаще – в левую сторону. Для болей при стенокардии характерно то, что они боль не резкая, а относительно медленно – в течение полминуты или мину-
ты – нарастает и длится 3–5, иногда – до 15 минут. Не бывает так, что внезапно уколет и проходит. Переменно ноющие боли, длящиеся весь день, скорее всего, также не связаны со стенокардией. Иногда стенокардия может появиться в ранние утренние часы или при воздействии холодного воздуха. На возможную стенокардию также может указывать то, что человек устаёт при нагрузках, и испытывает выраженную одышку.
Насколько семейная гиперхолестеринемия распространена в Латвии?
На самом деле, хотя об этой болезни слышно нечасто, она является наиболее частой генетической причиной, которая может привести к смерти взрослого человека. Ещё недавно господствовало мнение, что это заболевание встречается в одном случае из 500, но исследования последних нескольких лет свидетельствуют, что распространённость СГ в Европе, предположительно, и в Латвии, составляет один случай из 200. Это означает, что, в общем, в стране может быть не 4000, а, скорее, 10000 таких пациентов.
Может ли что-то, кроме высокого уровня холестерина, свидетельствовать о наличии у человека семейной гиперхолестеринемии?
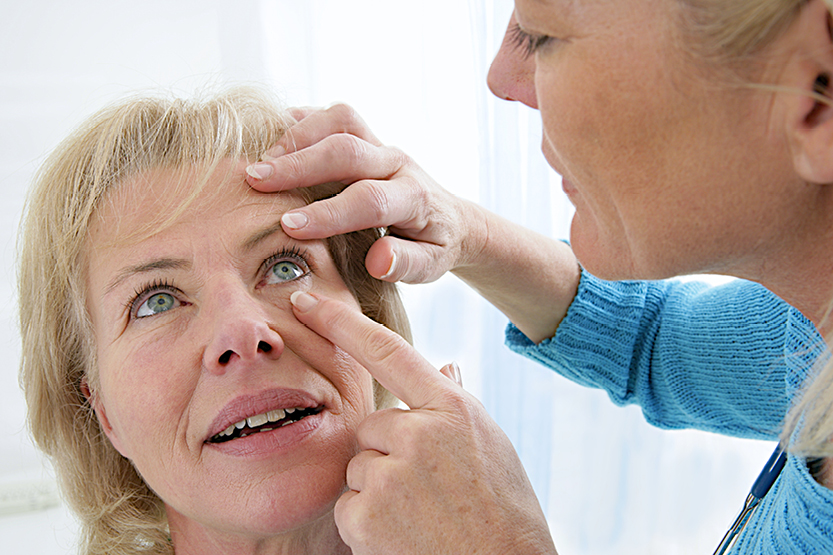
Да. В качестве физического признака можно упомянуть сухожильные ксантомы (см. рис. 1) – плотные узелки, вызванные отложениями холестерина, на сухожилиях отдельных групп мышц, типично располагающиеся на внешней стороне ладоней, над локтями, коленями, а также на ахилловых сухожилиях. Их не всегда можно разглядеть, иногда их можно только нащупать. Недавно у нас был пациент с очень высоким уровнем холестерина, и при осмотре эти ксантомы – образования на сухожилиях, например, на руках – были различимы. Ещё один признак – роговичная дуга (arcus cornealis) – бледное кольцо вокруг роговицы (см. рис. 2), сначала расположенный в верхней и нижней части, а затем – циркулярно по всей роговице. Этот признак менее специфичен, но может указывать на СГ, если наблюдается до 45 лет.
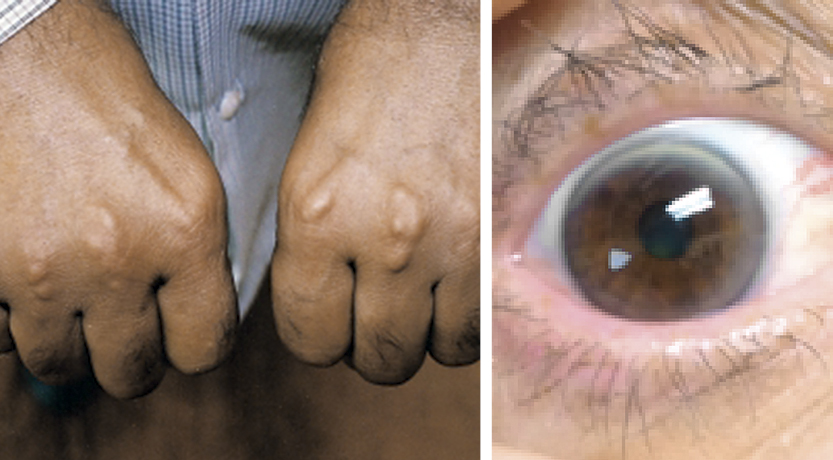
Рис. 1. Ксантомы. Рис. 2. Arcus cornealis
Могут ли такие пациенты быть каким-то особым образом выявлены и вылечены?
Раньше в нашей стране не было ни одной целевой программы, поэтому сейчас идентифицировано очень небольшое количество пациентов, что было сделано в рамках действия научных грантов. Но в начале этого года при сотрудничестве Латвийского Кардиологического центра Клинической университетской больницы им. П. Страдиня и Научного института кардиологии ЛУ в рамках Государственной исследовательской программы начат каскадный скрининг пациентов, а также создан регистр пациентов, который планируется развивать в течение ближайших лет. Для пациентов это означает возможность получения консультации квалифицированного кардиолога, который обучен диагностике этого заболевания, и который может правильно оценить, нужно ли начинать профилактические мероприятия и лечение, а также поможет определить, унаследована ли эта болезнь и другими членами семьи. В сотрудничестве с Латвийским центром биомедицинских исследований и обучения, в рамках возможного, также планируется проведение генетических анализов, которые весьма важны для установления точного диагноза.
Самым эффективным методом для обнаружения как можно большего числа таких пациентов во всём мире считается так называемый каскадный скрининг. Под этим термином понимают скрининг болезни у всех родственников первой степени, если у пациента диагностирована СГ. Учитывая, что у родственников первой степени такая вероятность составляет 50%, с точки зрения расходов – это наиболее эффективный метод своевременной диагностики этой болезни, а также предотвращения осложнений.
В то же время, для всех врачей очень важно уметь распознавать признаки, когда должны возникать подозрения об этой генетически наследуемой болезни – высокий уровень общего холестерина (>7–8 ммоль/л), сердечно-сосудистые заболевания в раннем возрасте у больных или ближайших кровных родственников (у мужчин – до 55 лет, у женщин – до 60 лет), сухожильные ксантомы или бледное кольцо вокруг роговицы (до 45 лет). Во всех этих случаях следует получить консультацию у специалиста Латвийского регистра семейной гиперхолестеринемии. Таком образом, если у человека высокий уровень холестерина, и если в семье инфаркт, стенокардия или внезапная смерть были у родственников, особенно в относительно молодом возрасте (у мужчин – до 55 лет, у женщин – до 60 лет), то эта комбинация – ранние сердечные заболевания и повышенный холестерин – вызывает серьёзные подозрения, что это может быть семейная гиперхолестеринемия. Иногда в семье даже бывает так, что мать не курила и правильно питалась, и даже не подозревает, что у неё семейная гиперхолестеринемия, а у сына с нездоровым образом жизни проявления заболевания появляются гораздо раньше.
Хватает ли генетического анализа, чтобы поставить диагноз?
В случае этой болезни это гораздо сложнее, так как возможны различные механизмы и генетические мутации, которые способствуют развитию болезни. Наиболее частая проблема – дефицит одного рецептора (которые распознаёт частицы липопротеина низкой плотности (ЛНП)) в печени, а именно, печень не вырабатывает достаточного количества рецепторов, собирающего холестерин из крови. Также возможен дефект гена, синтезирующего алипопротеин В – это одна из молекул, регулирующих транспорт холестерина в крови. Если этот ген дефектный, то молекулы ЛНП не распознают эту молекулу и недостаточно собирают холестерин из крови. Также может быть, что в печени слишком активно действует белок, который деактивирует, или помогает разрушить, рецептор ЛНП, отвечающий за сбор холестерина. Итак, существует несколько генов, в которых может быть дефект, и, в общем, очень много мутаций – в общей сложности, около 1400. В каждой группе жителей эти мутации могут быть различными, например, мутации, больше распространённые в Великобритании и Испании, у нас будут встречаться редко. Вместе с тем, понятно, что невозможно использовать стандартное обследование, которое используется где-то ещё в мире. Чтобы успешно лечить болезнь, необходимо понять, какие мутации, вызывающие её в Латвии, наиболее часты. Кроме того, с практической точки зрения, для проведения генетических исследований, нужно оценить эти гены полностью, что довольно дорого. Поэтому мы проводим оценку по специальным шкалам, включающим в себя разработанные мировые критерии о том, насколько велика вероятность наличия у пациента этого заболевания. В то же время, наша задача – продолжать работу над научным исследованием, чтобы определить наиболее характерные мутации этой болезни для Латвии, для того чтобы улучшить диагностические возможности диагностики этой болезни.
В каком возрасте можно обнаружить это заболевание, и какие профилактические меры нужно осуществлять?
Первое и главное – определение уровня холестерина. Обычно впервые в жизни детям следует определять уровень холестерина в возрасте 9–11 лет, так как тогда образ жизни ещё не столь влияет на обмен веществ. Если у кого-то из родителей уже обнаружена семейная гиперхолестеринемия, то желательно начать раньше. Болезнь можно целенаправленно искать у ребёнка, если известно, что у кого-то из родителей диагностирована СГ, но часто происходит наоборот – когда у ребёнка обнаружен очень высокий холестерин, доходит и до диагностики родителей. В любом случае, каждому нужно обратиться к семейному врачу и сделать анализ на холестерин, и затем, в случае необходимости, семейный врач может направить на дальнейшие исследования к специалисту.
Любой взрослый человек, начиная с 20 лет, обязательно должен знать свой уровень холестерина. В идеальном случае, его нужно определять раз в пять лет. Если он в пределах нормы, то до 40 лет можно определять его раз в 10 лет, но затем – обязательно чаще, хотя бы раз в пять лет. Если существуют дополнительные факторы риска (курение, повышенное давление, лишний вес), то и чаще. В случае диабета лекарства для понижения уровня холестерина нужно принимать почти каждому пациенту.
Как можно лечить это заболевание?
Во-первых, нужно делать всё, чтобы снизить уровень холестерина, насколько возможно, и уменьшить его вред для организма. Основные принципы: не курить – при этой болезни курение во много раз опаснее (хотя курение не повышает холестерин, оно делает его в два раза вреднее), также важна регулярная физическая активность (хотя бы 3 часа в неделю), правильное питание, нужно избегать лишнего веса, важно не бояться и пойти к врачу, определить уровень холестерина и, в случае необходимости, начать лечение. В любом случае, начало лечения будет индивидуальным, но, в основном, в терапии используются статины. Многим пациентам с СГ необходима комбинация нескольких лекарств и регулярное наблюдение у соответствующего специалиста по дислипидемии. В отдельных случаях, если человек плохо переносит статины, возможно лечение другими лекарствами. В настоящий момент в мире также разработаны медикаменты в форме инъекций, которые вскоре будут доступны и в Латвии для отдельных групп пациентов.
Приверженность пациента к лечению этого заболевания чрезвычайно важна, так как статины обычно нужно принимать всю жизнь. Нам иногда трудно убедить в этом молодых пациентов, но ещё раз хочу напомнить, что бывает так, что привозят тридцатилетнего человека, у которого заросли все три (!!!) артерии сердца, и нужно срочно делать инвазивную операцию, чтобы спасти ему жизнь. Пациент из этого примера знал о своём высоком холестерине (выше 10 ммоль/л), но тянул с началом лечения.
Также важно определить уровень холестерина у родственников пациента, провести диагностику, и в случае необходимости начать лечение.
Как часто нужно делать анализы на холестерин, и всегда ли они достаточно точны?
Любой анализ может быть подвержен небольшой погрешности. Учитывая, что речь идёт о серьёзном диагнозе, и на основе анализа принимается решение о приёме лекарств всю жизнь, мы рекомендуем делать анализ дважды, чтобы убедиться, что ошибки нет. Как я уже упоминал, каждый человек в возрасте от 20 лет должен регулярно проверять свой уровень холестерина.
С октября будет работать телефон для консультаций, на который смогут позвонить и задать вопросы те, у кого диагностирована семейная гиперхолестеринемия или имеются обоснованные подозрения, что такой риск существует. Номер телефона: 25449674 (по рабочим дням с 8:30 до 17:00). Если не удастся дозвониться с первого раза, мы постараемся Вам перезвонить. Для удобства можете прислать на этот номер смс-сообщение со своим контактным телефоном.
В каких случаях рекомендуется консультация у специалиста, чтобы выяснить, есть ли у Вас ГХ?
- Если диагностировано заболевание коронарных артерий (с осаждением холестерина, напр., инфаркт миокарда, проведено стентирование) у самого пациента или родственников первой степени родства (у родителей, братьев, сестер) в относительно молодом возрасте (у мужчин до 55 и женщин до 60 лет).
- Если констатирован высокий уровень холестерина – свыше 7–8 ммоль/л. Если как минимум у двоих членов семьи уровень холестерина выше 8 ммоль/л, то непременно нужно проконсультироваться у специалиста.
Факты
- У пациентов с СГ в результате генетической мутации печень не способна усвоить ХЛНП («плохой» холестерин), который, накапливаясь в крови, откладывается в стенках сосудов, что, в свою очередь, вызывает преждевременные и агрессивные сердечно-сосудистые заболевания, напр., инфаркт миокарда, стенокардию, внезапную смерть, а также инсульт головного мозга.
- Родители передают эту болезнь детям через свой генетический материал – гены (ДНК).
- У нелеченных пациентов с СГ уровень общего холестерина может колебаться от 7–14 ммоль/л и даже выше.
- Высокий уровень общего холестерина особенно опасен, если человек курит, у него лишний вес, повышенное давление, а особенно – если он болеет сахарным диабетом.
- Существует две формы семейной гиперхолестеринемии:
- Гетерозиготная семейная гиперхолестеринемия (ГеСГ) – если генетическая мутация унаследована от одного родителя.
- Гомозиготная семейная гиперхолестеринемия (ГоСГ) – если генетическая мутация унаследована от обоих родителей.
- Семейная гиперхолестеринемия (СГ) встречается примерно у 1 из 200 человек.
Пишите нам! Уважаемые читатели, если у вас появились вопросы о семейной гиперхолестеринемии, вам уже поставили этот диагноз или у вас есть подозрения, и вы желаете получить более подробную информацию, пожалуйста, пишите нам на э-почту info@parsirdi.lv или Biedrība «ParSirdi. lv», Zvanu iela 15-7, LV-1048, Rīga.