Какие обследования и как часто нужно делать пациентам с сердечной недостаточностью?
Мы уже упоминали, что при подозрении на сердечную недостаточность нужно сделать электрокардиограмму и рентгенограмму грудой клетки, однако наибольшую ценность для подтверждения этого диагноза имеет определение уровня натрийуретического пептида и трансторакальная эхокардиография. В этот раз мы объясним, какие обследования и как часто нужно делать пациенту с подтвержденной сердечной недостаточностью.
Электрокардиограмма (ЭКГ)
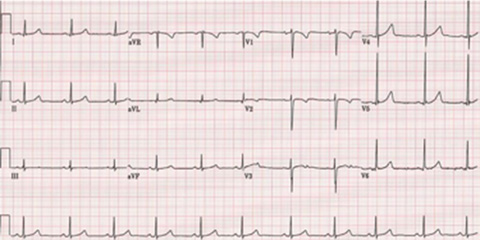
Электрокардиограмма отражает суммарные изменения потенциалов сердца в период времени; иными словами, это графическое изображение электрических воздействий в сердце. ЭКГ дает информацию о сердечном ритме, нарушениях проводимости электрических импульсов, перегрузке сердечной мышцы, перенесенных инфарктах миокарда и др.
Электрокардиограмму обязательно нужно сделать, если внезапно начались перебои в сердце или давящая, жгучая боль в груди, не проходящая в течение нескольких минут после прекращения физических нагрузок у пациента с подтвержденной коронарной болезнью сердца. Пациентам с мерцательной аритмией ЭКГ дает возможность лучше отследить частоту сердцебиения (количество ударов в минуту), поскольку в случае мерцательной аритмии не каждый удар пульса доходит до лучевой артерии, на которой традиционно измеряется пульс. Как известно, у пациентов с сердечной недостаточностью пульс не должен превышать 70 ударов в минуту, а при мерцательной аритмии частота сердцебиения может быть чуть выше, но в среднем она не должна превышать 100 ударов в минуту. Пациентам с мерцательной аритмией для контроля частоты сердцебиения рекомендуется делать ЭКГ раз в три месяца.
Рентгенограмма грудной клетки
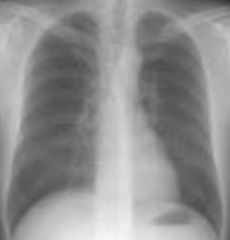
Рентгенограмма грудной клетки – это рентгенологическое изображение органов грудной клетки. Рентгенограмма позволяет судить о вероятном увеличении сердца (на этом изображении тень сердца увеличена). В случае сердечной недостаточности важно определить венозный застой и возможное накопление жидкости.
Рентгенограмму грудной клетки необходимо делать пациентам с выраженными симптомами сердечной недостаточности – нарастающей одышкой, выраженными отеками, так как есть вероятность, что жидкость накапливается также в легких и плевральной полости. Венозный застой повышает риск пневмонии (воспаления легких).
Эхокардиография (ЭхоКГ)
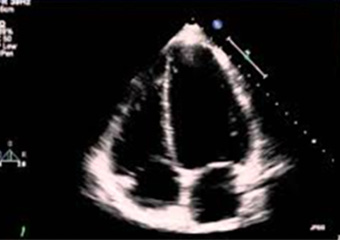
Эхокардиография – это обследование сердца и крупных сосудов при помощи ультразвука. Во время эхокардиографии можно получить информацию об анатомии, морфологии сердца, функции сердечной мышцы и клапанов сердца, а также о перикарде, или сердечной сумке.
Любому пациенту при обнаружении нарушений функции сердца, т. е сердечной недостаточности, особенно если есть характерные симптомы, назначается немедикаментозное и медикаментозное лечение. Для оценки результатов лечения контрольную эхокардиографию нужно делать через три месяца. Пациентам, которым было поставлено устройство для ресинхронизации сердца с или без функции дефибрилляции (CRT или CRT-D), контрольную эхокардиографию в первый год нужно провести через три, шесть и 12 месяцев, а затем проводить раз в год. Если меняют параметры устройства, то следующая ЭхоКГ обычно назначается через три месяца.
Всем пациентам с сердечной недостаточностью со сниженной фракцией выброса левого желудочка (EF < 40%) ЭхоКГ нужно делать раз в год.
Общий клинический анализ крови
У пациентов с сердечной недостаточностью часто развивается малокровие, на наличие которой указывает пониженный уровень гемоглобина (Hb). Нормальный уровень гемоглобина у мужчин не ниже 130 г/л, у женщин не ниже 120 г/л.
Общий клинический анализ крови и контроль уровня гемоглобина пациентам с сердечной недостаточностью и сниженной фракцией выброса нужно делать не реже раза в год.
Если малокровие уже известно и начато лечение для повышения уровня гемоглобина, то общий клинический анализ крови нужно повторить через месяц.
Натрийуретические пептиды (BNP, NT-proBNP)
В диагностике сердечной недостаточности используют натрийуретический пептид В типа (BNP) и N–терминальный натрийуретический пептид про-В типа (NT-proBNP). Pro-BNP, который выделяется при растяжении клеток сердечной мышцы. Циркулирующие эндопротеазы расщепляют его на два полипептида – неактивный NT-proBNP и биологически активный BNP. Нормы обоих пептидов разные, но повышение уровня натрийуретических пептидов пропорционально степени выраженности сердечной недостаточности. Нужно помнить, что уровень этих пептидов может быть повышен и при других заболеваниях, например при хронической болезни почек, заболеваниях печени, пневмонии, сепсисе и др.
Определение натрийуретических пептидов имеет большое значение в диагностике сердечной недостаточности, и особенно важна его роль при опровержении диагноза сердечной недостаточности, т. е. если уровень этих гормонов нормальный, вероятность, что у человека сердечная недостаточность, ничтожно мала.
Уровень натрийуретических пептидов можно использовать и для оценки эффективности лечения, т. е. снижение уровня свидетельствует об эффективном лечении, а повышение – о прогрессировании сердечной недостаточности и необходимости корректировать лечение медикаментами или подумать о других методах лечения.
Однако пациентам, которые для лечения сердечной недостаточности применяют комбинацию блокатора рецепторов ангиотензина валсартана с ингибитором неприлизина сакубутрилом, нужно помнить, что механизм действия этого медикамента замедляет расщепление активного натрийуретического пептида, поэтому в этом случае по уровню BNP невозможно оценить эффективность лечения.
Ферритин
Ферритин – белковый комплекс, который связывает гидроксид и фосфат железа. Ферритин является главным запасом железа в организме. Он накапливается в разных клетках, но больше всего – в селезенке, костном мозгу, печени и скелетной мускулатуре. В небольшом количестве ферритин циркулирует в плазме и показывает запасы железа в организме. Если в анализах уровень ферритина ниже 100 µг/л или равен 100–299 µг/л и насыщение трансферина ниже 20%, то это указывает на дефицит железа, поэтому нужно подумать о начале приема препаратов железа, чтобы улучшить переносимость нагрузок.
Уровень ферритина нужно определять не реже раза в год. Если его уровень понижен и пациент получает препараты железа, контрольный анализ нужно делать через три месяца.
Скорость клубочковой фильтрации
Скорость клубочковой фильтрации (СКФ) показывает работу почек. При сниженной функции почек могут измениться дозы медикаментов, а также может быть противопоказан прием конкретных препаратов.
Нужно определять раз в шесть месяцев. Если СКФ ниже 60 мл/мин, в зависимости от СКФ – раз в три месяца.
Креатинин, калий
Распространенность сердечной недостаточности увеличивается с возрастом. После 80 лет сердечная недостаточность встречается у 12–14% населения. С возрастом ухудшается и работа почек, особенно у пациентов с сердечной недостаточностью. Креатинин – один из показателей функции почек. На уровень креатинина и калия могут повлиять и различные препараты для лечения сердечной недостаточности. Повышенный или пониженный уровень калия может способствовать нарушениям сердечного ритма, поэтому контроль уровня калия очень важен для пациентов с сердечной недостаточностью.
Если уровень калия выше 5,5 ммол/л, то доза ингибиторов ангиотензинопревращающего фермента, блокаторов рецепторов ангиотензина и антагонистов рецепторов минералокортикоидов нужно снизить наполовину, а если уровень калия превышает 6 ммол/л, эти медикаменты нужно отменить совсем и следить за функцией почек.
Уровень креатинина и калия нужно определять не реже раза в полгода, однако, если СКФ ниже 60 мл/мин, то в зависимости от СКФ – раз в 1–3 месяца.
Если пациент был в стационаре с острой декомпенсацией сердечной недостаточности (ухудшение симптомов сердечной недостаточности), уровень креатинина нужно определить через 7–14 дней.
Концентрация дигоксина в крови
Пациентам с сердечной недостаточностью и мерцательной аритмией для контроля частоты сердцебиения иногда дополнительно назначается дигоксин. Для этого медикамента характерно накопление в организме, поэтому пациентам с хронической болезнью почек, у которых выведение медикамента замедлено, уровень дигоксина может превышать терапевтический и быть причиной плохого самочувствия и нарушений сердечного ритма. Концентрация дигоксина в крови не должна превышать 1,0 нг/мл.
Частота определения концентрации дигоксина в крови зависит от функции почек, но не должна быть реже одного раза в шесть месяцев.
Гормоны щитовидной железы
 Нарушения работы щитовидной железы могут быть причиной развития сердечной недостаточности. Повышенная функция щитовидной железы способствует учащению сердцебиения, а также может быть причиной развития мерцательной аритмии, а пониженная работа щитовидной железы может быть причиной замедленной работы сердца.
Нарушения работы щитовидной железы могут быть причиной развития сердечной недостаточности. Повышенная функция щитовидной железы способствует учащению сердцебиения, а также может быть причиной развития мерцательной аритмии, а пониженная работа щитовидной железы может быть причиной замедленной работы сердца.
Частота контроля TSH (тиреотропного гормона) зависит от его начального уровня и принимаемых медикаментов; например, при приеме амиодарона функцию щитовидной железы нужно проверять чаще.
INR
Пациентам с сердечной недостаточностью, которые принимают антагонист витамина К варфарин, регулярно нужно определять INR – показатель того, стала ли кровь от воздействия медикамента достаточно жидкой. Для пациентов с мерцательной аритмией целевой показатель INR обычно составляет 2,0–3,0, если врач не определил иначе. А для пациентов с сердечной недостаточностью и механическим протезом митрального клапана рекомендуемый уровень INR составляет 2,5–3,5.
Начиная терапию варфарином, INR нужно определять не реже раза в неделю. После достижения целевого показателя дальнейший контроль INR осуществляется раз в месяц. Если INR ниже 2,0 или выше 3,0, дозу варфарина нужно изменить для достижения целевого показателя. При смене дозы варфарина следующий контроль INR нужно сделать через неделю.
 Практический совет
Практический совет
Поскольку на консультации специалистов и оплачиваемые государством обследования обычно очередь, желательно записаться на них вовремя – на эхокардиографию, которую рекомендуется делать раз в три месяца, записываться сразу, а не через пройденные три месяца. Также желательно отменить запись, если по какой-либо причине вы не попадаете на обследование, вовремя сообщив в медицинское учреждение о своем отсутствии. Это даст возможность другому пациенту получить в это время необходимое обследование, и очередь не станет длиннее. Обо всех обследованиях, а также приеме медикаментов консультируйтесь со своим врачом!